乳がんのステージの分類と症状・早く見つけるほど生存率も高い!
乳がんは病状によって大きく5つのステージに分けられています。当然ですが、早く発見するほど治療の負担も少なく、生存率も高くなります。
ではステージごとにどのように病状が変化していくのか、乳がんのステージについて詳しく解説します。
もし乳がんだと診断された場合、ステージについても説明があるはずです。ですので、その内容について知っておくと、今後の治療方針について話を聞くときにもきっと理解しやすいはずです。
どの治療法が最適なのかを知るためにも、乳がんのステージについて理解を深めていきましょう。ステージごとの治療法や生存率、がんの性質を示すサブタイプなどについてもあわせてお話しします。
乳がんのステージとは病状の段階を表すもの
乳がんのステージとはしこりの大きさや病巣の広がり、進行度合いを示すもので、病期ともいいます。
乳がんを治療する上で最も大切なのは、現状を正確に把握し、その病状に対して適切な治療を施すことです。
今どのような治療ができるのかを考えるために、検査をして、どの段階にいるのかを知ることはとても重要です。
乳がんのステージの分類には国際的な基準がある
乳がんのステージには0期からⅣ(4)期までの5段階があり、数字が大きくなるほど進行していることを示しています。
さらに広がり具合などを分類するため、T・M・Nという3つの要素を組み合わせます。
| ステージ | T:しこりの大きさ | N:リンパ節への転移状況 | M:他臓器への転移 |
| 0期 (非浸潤がん) |
しこりは感じられない | なし | なし |
| Ⅰ期 | 2cm以下 | なし | なし |
| Ⅱ期 | |||
| ⅡA期 | ①2~5cm以下 ②2cm以下 |
①転移なし ②脇の下のリンパ節への転移あり |
なし |
| ⅡB期 | ①5cmを超える ②2~5cm以下 |
①転移なし ②脇の下のリンパ節への転移あり |
なし |
| Ⅲ期 | |||
| ⅢA期 | ①5cmを超える ②しこりの大きさは問わない |
①脇の下のリンパ節または胸骨の内側のリンパ節への転移あり ②脇の下のリンパ節への転移の固定、または胸骨の内側のリンパ節のみへの転移あり |
なし |
| ⅢB期 | 大きさは問わないが、 ・しこりが胸壁に固定されている ・皮膚にむくみや潰瘍などができている (しこりのない炎症性乳がんを含む) |
転移なし、または脇の下のリンパ節への転移あり、または胸骨の内側のリンパ節への転移あり | なし |
| ⅢC期 | 大きさは問わない | ・脇の下のリンパ節または鎖骨リンパ節への転移あり ・または脇の下のリンパ節と胸骨の内側のリンパ節、両方への転移あり |
なし |
| Ⅳ期 | 大きさは問わない | 転移の有無は問わない | あり |
この表の見方ですが、たとえばⅡA期は、しこりの大きさが2~5cm以下で転移がないか、2cm以下だけれども脇の下のリンパ節への転移ある、2種類の分類があるということです。
非浸潤がんは組織の内側に留まっているがんのこと
ステージ0は非浸潤がんです。非浸潤がんとは、乳管や小葉という組織の中にがん細胞がまだ留まっている状態のがんのことです。
非浸潤がんは全体の20%を占めており、乳がんのステージ0にあたります。
浸潤がんとは組織の外にまで広がってしまったがんのこと
浸潤がんとは乳管や小葉の中に留まらず、外に広がっている状態のがんのことです。
乳がん全体の80%を占めており、ステージⅠ期〜Ⅳ期に当たります。
ステージ0は非浸潤がんで転移もなし
ステージ0は、極めて初期の乳がんです。まだしこりは小さく、手で触れてもわからないでしょう。マンモグラフィで検査をすると石灰化した状態で発見されることもあります。
非浸潤がんなので、まだ乳管や小葉の中に留まっています。この段階で適切な治療をすれば、転移や最初の可能性はほぼないと考えられています。
ステージ0の5年生存率は100%です。だからこそ、この段階で発見することが何よりも大切なのです。
ステージⅠはしこりがやや大きくなっているが転移はなし
ステージⅠは、浸潤がんであってもしこりが2cm以下でリンパ節への転移はない状態の乳がんです。他の臓器への転移もありません。
しこりはまだ小さいですが、1cmほどの大きさになっていると、セルフチェックで気付く人もいます。
ステージⅠの5年生存率も100%です。しこりを自分で発見すると怖いと感じてしまうかもしれませんが、この段階で治療ができれば心配はありません。
ステージⅡはしこりの大きさと脇の下リンパ節への転移の有無で分類する
ステージⅡは脇の下のリンパ節への転移の有無によって、a期とb期に分かれます。さらに、a期とb期の中でもしこりの大きさによって2つに分類されます。
ステージⅡa期の1つは、しこりの大きさが2cm〜5cmの大きさになっているものの、リンパ節への転移はまだ見られないものです。
もう1つは、しこりは2cm以下と小さいものの、脇の下のリンパ節への転移が見られるものです。
ステージⅡb期の1つは、しこりが5cm以上とかなり大きくなっているものの、まだ転移が見られないものです。
もう1つは、しこりは2cm〜5cmの大きさに留まっていますが、脇の下のリンパ節に転移してしまっているものです。
このように、しこりの大きさと脇の下のリンパ節への転移の有無で分類します。なお、この段階では他臓器への転移はありません。
しこりは手に触れるくらい大きくなっていることが多いので、セルフチェックをしていれば気付くことができるでしょう。
ステージⅡの5年生存率は96%です。100%ではないものの、他のがんと比べると高いので、できるだけ早く治療を開始することが生存率を高める鍵となります。
ステージⅢは転移があり範囲も広がっている
ステージⅢはa期とb期、c期の3つに分かれます。
まずa期ですが、1つはしこりの大きさが5cmを超えており、なおかつ脇の下のリンパ節に転移をしているものです。
もう1つは、しこりの大きさにかかわらず、転移の状況で分類します。
リンパ節への転移をしており、なおかつリンパ節が周辺組織に固定されてしまっているものと、脇のリンパ節への転移はないが胸骨の内側のリンパ節に転移をしているものです。
b期は、しこりの大きさは関係なく、しこりの状況で判断します。胸壁に固定されていたり、皮膚のむくみや潰瘍など見た目の変化も伴います。しこりが顔を出して、皮膚が崩れていることもあります。
転移していない場合もあれば、脇の下もしくは胸骨の内側のリンパ節のみへの転移が見られます。
c期になるとしこりの大きさに関わらず、脇の下または鎖骨のリンパ節への転移が見られます。もしくは、脇の下と胸骨の内側のリンパ節、両方に転移をしている状態です。しこりの状態ではなく、転移の状況で判断します。
ステージⅢの5年生存率は80.8%とステージⅡよりは低下するものの、依然として高い割合を保っています。
ステージⅣは他の臓器へも転移が見られる
ステージⅣは、しこりやリンパ節への転移の状況で判断するのではなく、他の臓器への転移を見ます。乳房以外の臓器に転移をしていれば、しこりの大きさに関わらずステージⅣです。
乳がんは、
- 骨
- 脳
- 肝臓
- 肺
などに転移しやすい傾向が見られます。
ステージⅣになると5年生存率はおよそ40%まで下がってしまいますので、この段階になる前に治療を開始したいところです。
乳がんの性質を示すサブタイプ分類
乳がんのステージは、しこりの大きさや転移の状況によって分類されていましたが、さらに乳がんのタイプによって分類するものをサブタイプといいます。
がん細胞の性質によって適した治療法が違ってくるためです。
下記の表のように分類します。
| サブタイプ | ホルモン受容体 | HER2受容体 | Ki-67(増殖力) |
| ルミナルAタイプ | 陽性 | 陰性 | 低い |
| ルミナルBタイプ | 陽性 | 陰性 | 高い |
| ルミナルHER2タイプ | 陽性 | 陽性 | 低~高 |
| HER2タイプ | 陰性 | 陽性 | 低~高 |
| トリプルネガティブタイプ | 陰性 | 陰性 | 低~高 |
ルミナルタイプは女性ホルモンとの関わりが深い
乳がんの細胞の中に「女性ホルモン受容体」があるものをルミナルタイプといいます。
女性ホルモン受容体とは、女性ホルモン(エストロゲン)を感知して結合するもので、女性ホルモンとは鍵と鍵穴の関係にあるといえるでしょう。
エストロゲンと結合することによってがん細胞が増殖してしまうため、ホルモン陽性乳がんと呼ばれることもあります。乳がんのおよそ60〜70%がルミナルタイプです。
女性ホルモンが影響するため、エストロゲンの産生を抑えたり、ホルモン受容体がエストロゲンと結合しないようにしたりする治療を行います。
ルミナルタイプはさらにAタイプとBタイプに分けられ、Bタイプの方が増殖力が高いとされています。
HER2(ハーツー)タイプは特殊なタンパク質があるがんのこと
HER2タイプとは、がん細胞の表面にHER2というタンパク質がある乳がんのことです。
がんの増殖に関わるタンパク質であり、HER2タンパク質を発言させる遺伝子が増加している場合には、HER2陽性乳がんとよばれることもあります。乳がん全体の15%〜20%がこのタイプです。
HER2タンパクの働きを抑える治療を行います。
ルミナルHER2タイプとはルミナルもHER2も陽性
ホルモン受容体、HER2タンパク、両方とも過剰に発現しているタイプの乳がんです。
ホルモン療法とHER2を抑える治療を組み合わせていきます。
トリプルネガティブタイプはどちらも陰性
女性ホルモン受容体もHER2タンパクも、どちらも過剰になっていないタイプの乳がんです。
ホルモン療法やHER2を抑える治療では効果がないため、抗がん剤を使用するのが一般的です。
最近の研究ではトリプルネガティブタイプにもいくつか分類があることがわかってきました。PD-1という物質が関わっているタイプの乳がんには、免疫チェックポイント阻害薬という薬が有効であることが確認されています。
乳がんのタイプ別生存率
乳がんのステージだけでなく、タイプも生存率に大きく関わります。
日本乳癌学会の患者登録データを利用した研究によりますと、5年後も再発することのない状態が継続しており、最も生存率が高いのはホルモン受容体が陽性/HER2陰性のタイプでした。
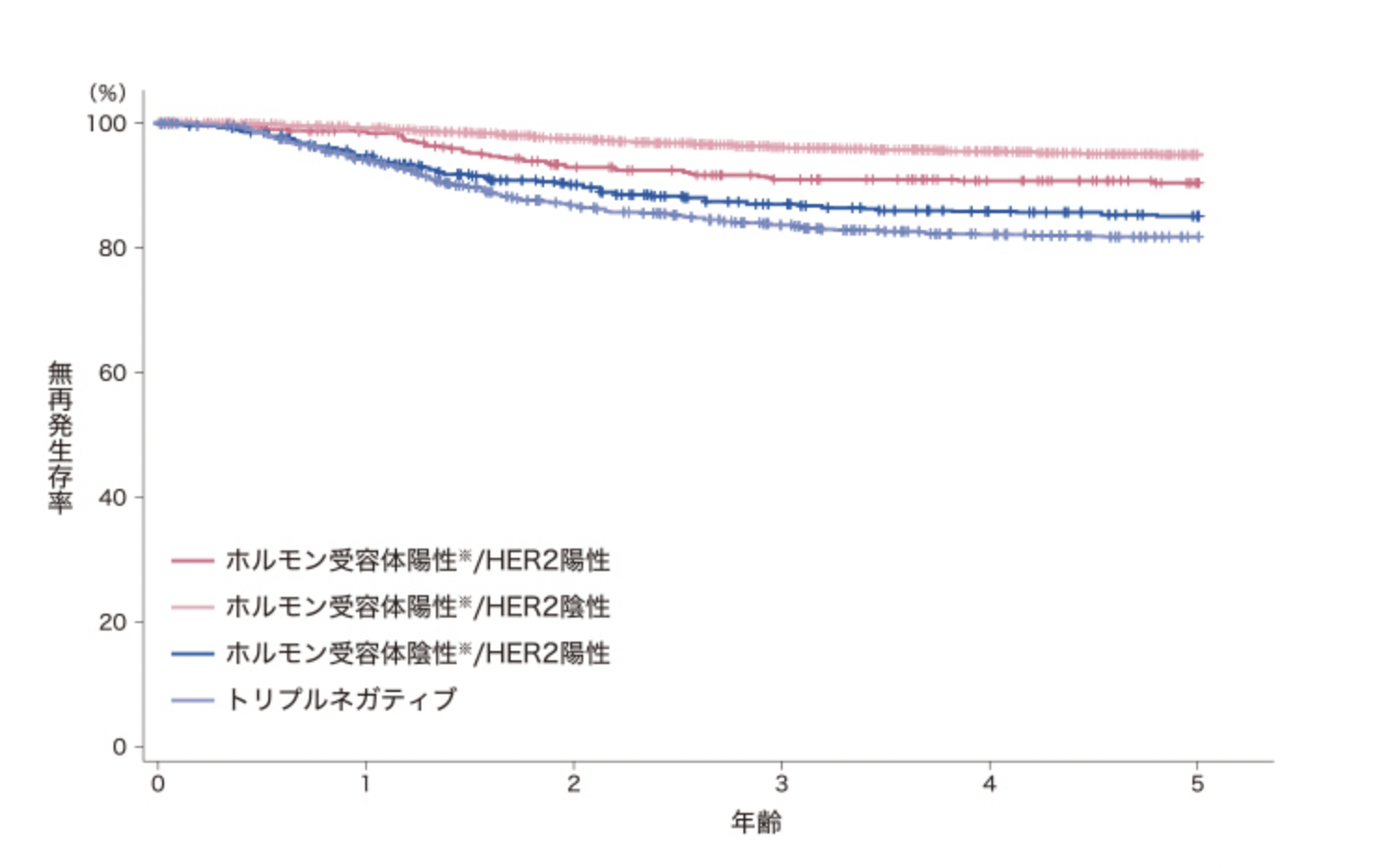
トリプルネガティブタイプはやや割合が低くなっているものの、この研究は治療法については考慮されておりません。適切な治療法を選択すれば再発を予防することは十分可能な病気ですので、早期発見が肝心です。
乳がんのステージを知ることの重要性
乳がんのステージを知ることによっていち早く治療を始められることはもちろん、患者さんにとって最適な治療法を選ぶことにつながります。
乳がんの今後の予測を立てる
ステージやサブタイプを知ることによって、今後の病状がどのように変化していくのか、予測を立てることが可能となります。
病院にはさまざまなデータがありますから、同じような症状だった患者さんにどのような薬を使ったのか、その後どのような経過をたどったのかがわかります。
それによって今後の予測が立てられれば、過度に不安になることもないでしょう。
乳がん治療中や治療後には、他の薬剤との相互作用に注意が必要です。
近年、バイアグラの通販などで医薬品をインターネットで購入するケースが増えていますが、医師の指導なしに薬を使用すると、副作用や治療効果の低下を招く恐れがあります。
特に、オンラインで購入した薬が偽造品や未承認薬である可能性もあり、安全性が確保できません。治療中は、他の薬剤やサプリメントの使用について必ず主治医に報告し、適切な指導を受けることが重要です。
自己判断での薬の使用は避け、健康管理は専門家とともに行いましょう。バイアグラのオンライン通販については、バイアグラ通販おすすめの記事で解説しています。安全なものを自分の目で選びましょう。
今後の治療法を決めるために正しく把握する
がんというと抗がん剤を使うというイメージをお持ちの方も多いと思いますが、がんの治療法はひとつではありません。
乳がんの場合はがん細胞を手術で取り除き、場合によってはその後に放射線治療を行うケースもありますが、サブタイプによってはホルモン療法などを行うこともあります。
その人の病状、年齢などによっても薬物療法の方針は変わってきます。最も適切な治療法を選ぶためにも、ステージとサブタイプを正しく把握することが重要です。
乳がんを見つけるための検査
もしセルフチェックをしていて「もしかして乳がんかな?」と不安に思うような症状があっても、まだわかりません。
乳房のしこりの多くは良性の腫瘍ですから、病院で検査を受けてみないことには乳がんかどうかは確定しませんので、あまり不安に思わないでください。
乳がんの検査は、以下のように進めていきます。
問診で既往歴や家族の病歴を聞く
問診は、
- 自分が感じた症状
- これまでの病歴
- 家族の病歴
などを聞いていきます。
特に、家族に乳がんや卵巣がんを経験した人がいる場合には要注意です。いつ頃、どのような病状があったのか説明できるようにしておくと良いでしょう。
視診で乳房の形や皮膚をチェックする
視診では、
- 乳房に左右差がないか
- 乳頭から分泌物がないか
- 皮膚の色に変化がないか
などをチェックします。
触診でしこりの有無をチェックする
触診は、乳房や脇の下のリンパを触り、しこりがないか、しこりがあれば大きさなどをチェックしていきます。
マンモグラフィ検査でしこりを見つける
マンモグラフィ検査は、乳房をX線で撮影してしこりなどの病巣を見つけるための検査です。2枚の板で乳房を挟んで撮影します。
痛みがあることと、服を脱がなければならないことから敬遠されがちな検査ですが、ごく初期の小さなしこりも見つけられる、重要な検査です。
超音波(エコー)検査で詳しく検査をする
超音波を乳房にあてて内部を詳しく知るための検査です。しこりの大きさはもちろん、脇の下のリンパに転移していないかなども調べられます。
乳房にジェルを塗ってすべりをよくし、機械をあてながら乳房の内部組織を映し出していきます。服は脱がなくてはなりませんが、マンモグラフィ検査のような痛みはありません。
なお、超音波検査が自治体が実施している乳がん検診には含まれているかどうかは、自治体によって違います。含まれていない場合は、自費で受けることになります。
MRI検査は乳がんの発見率が非常に高い
MRI検査とは、以下のような検査です。
乳がんの検査としてはあまり一般的ではないかもしれませんが、しこりの広がりなど病状を的確に知ることができる検査であり、乳がんの検出率も非常に高いことが知られています。
現在は、マンモグラフィ検査などで乳がんが見つかった場合の、二次的な検査、手術前の検査として行われています。
無痛MRI乳がん検診は痛くない検診
マンモグラフィ検査は痛いし恥ずかしいから抵抗がある、という方でも安心して受けられる検査法として注目されているのが、無痛MRI乳がん検診です。
乳房型にくり抜かれたベッドにうつ伏せになり、MRIで乳房の撮影をします。
痛みはないですし、服を着ているので恥ずかしさものないでしょう。
乳がんのステージを分けるための精密検査
マンモグラフィ検査や超音波検査によってしこりが見つかったとしても、ただちに乳がんだと
決まるわけではありません。
詳しく調べてみなければ悪性かどうかはわからないため、精密検査を行います。
しこりの状態を調べるには、細胞診と組織診という2つの病理検査があります。
細胞診とは、しこりに針を刺して病変部分を採取したり、乳頭から出ている分泌物などを際したりして調べます。針を刺すので痛みはありますが、細い針ですので麻酔はかけず、体への負担もそれほどありません。
組織診は、細胞診の時よりも少し太い針を刺し、病変部分の一部を切り取るようにして採取し、検査する方法です。
痛みがありますので、局所麻酔を使用します。
乳がんの治療法ー手術から放射線治療、化学療法が基本
乳がんの治療はおもに以下の3つがあります。
- 手術療法(乳房温存術、乳房切除術)
- 放射線治療
- 化学(薬物)療法
2つ以上を組み合わせることもあります。
乳房温存術と乳房切除術(全摘術)は腫瘍の大きさや広がりで選択
乳がん治療の基本は、手術です。腫瘍とその周辺を取り除きます。
大まかに分けると、腫瘍が小さい時と広がっていない時は乳房温存術、腫瘍が大きいときや複数できてしまっている時には乳房切除術(全摘術)を選択します。
なお、乳房温存術は再発する可能性があるため、術後に放射線治療を組み合わせます。
乳房切除術(全摘術)は乳腺全体を切除してしまいますが、乳房の再建は可能です。
放射線療法は乳房温存術には必須の治療
放射線治療はがん細胞を死滅させるために行う治療のことで、乳房温存術と組み合わせて行うのが基本です。
放射線治療を行うことで再発リスクを下げられること、また生存率も高くなることから、術後1ヶ月ほど空けて開始します。5日間の治療を5週間行います。
化学(薬物)療法とはがんの増殖を抑える治療
化学療法は抗がん剤によって、がん細胞がこれ以上増えないようにしたり、がん細胞自体を死滅させたりする治療のことです。
吐き気やだるさ、脱毛などの副作用が強く出ることから、患者さんにとっては決して楽な治療ではありませんが、がんのステージによっては必要な治療です。
一部の痩せる薬には、乳がん治療に用いられる薬剤と相互作用を起こすものがあります。特に、自己判断で市販の痩せる薬やサプリメントを使用すると、治療効果を妨げたり、副作用を増強させたりする可能性があります。治療中や治療後に体重管理を考える場合は、医師や栄養士に相談し、安全で効果的な方法を選ぶことが重要です。
また、極端な食事制限や過度な運動は免疫力の低下を招き、治療の妨げになることもあります。健康的な生活習慣を維持しながら、適切な体重管理を心がけましょう。
ホルモン療法は女性ホルモンに働きかける治療法
乳がんのサブタイプの説明で、女性ホルモン(エストロゲン)と結合するためにがん細胞が増殖するルミナルタイプのがんがあることを説明しました。
そのタイプの治療法として、エストロゲンが受容体と結合するのを防いだり、エストロゲンそのものを減らしたりするホルモン療法が行われる場合があります。
抗がん剤と比べると副作用は少なく、最初のリスクも約50%低下するものの、5年〜10年という長期にわたって治療を続ける必要があります。
分子標的治療は HER2を抑える治療法
HER2タンパクの働きを抑えるための薬物療法です。主に、HER2を直接狙うことによって増殖を抑える抗HER2薬と、がん細胞に栄養を運ぶための新しい血管が作られることを防ぐ血管新生阻害薬があります。
一般的な抗がん剤は、がん細胞以外の正常な細胞まで攻撃してしまうことと、吐き気や脱毛などの副作用も強く、患者さんにとっては非常に辛い治療です。
一方で分子標的治療はがん細胞だけを狙うことから、正常な細胞は傷つけずに済みます。副作用は、抗がん剤ほど強くはないものの、数%の割合で心臓に影響を与えることもあるため、主治医と連携して治療を進めていくことがとても大切です。
乳がんのステージごとの治療法
乳がんのステージごとに治療法は変わってきます。Ⅲa期までは手術が中心となり、放射線治療などを組み合わせていきます。
Ⅲb期以降は化学療法が中心となります。
ステージ0はがんを切除+放射線治療
がんが1ヶ所しかない、もしくは複数あっても範囲が狭い場合には、乳房温存術のあと放射線治療を行うのが一般的です。
ただし、非浸潤がんであっても広範囲に広がってしまっている場合には、乳房切除術(全摘術)が必要になる場合もあります。
非浸潤がんの場合は転移の可能性が非常に低いため、手術後の化学療法が不要となるケースが多いです。
Ⅰ〜Ⅲa期は腫瘍の大きさやリンパ節への移転によって変わる
まず、腫瘍を取り除くための手術は必須となりますが、腫瘍の大きさによって手順が違ってきます。
腫瘍が小さい場合には乳房温存術と放射線治療を組み合わせたり、サブタイプよっては術後に化学療法を組み合わせることもあります。
腫瘍が大きくなっていると、乳腺すべてを摘出する乳房切除術を行います。場合によっては、先に薬物療法で腫瘍を小さくしてから手術を行うこともあります。腫瘍が小さくなれば、乳房温存術を選択できることもあります。
また、腫瘍の大きさに関わらず、リンパ節への転移がある場合は、腋窩リンパ節郭清(えきかりんぱせつかくせい)といって、脇の下のリンパ節を脂肪も含めて切除します。
Ⅲb期〜Ⅲc期は薬物治療が中心
Ⅲa期までであれば手術が可能ですが、Ⅲb期以降は手術が難しくなります。腫瘍の大きさや位置によっては手術できるケースがなくはないものの、再発する可能性も高くなるため、最初は抗がん剤による治療が中心となります。
がんのタイプによっては、分子標的治療がプラスされることもあります。
薬によって腫瘍が小さくなり、手術が可能となれば乳房切除術を行う場合もあります。
鎖骨リンパ節まで転移している場合も薬物療法が中心となり、がんのタイプによってホルモン療法や分子標的治療薬も使います。
ステージⅣは全身治療を行う
ステージⅣは他の臓器にも転移が見られることから、薬物治療が中心です。
目に見える部分だけを手術で取り除いても、目に見えないがん細胞が体の中に潜んでいるため、手術をしてもキリがないからです。患者さんの体に負担をかけるだけですので、全身に効果のある薬剤を使って治療をしていきます。
乳がんは早期発見すれば治る可能性の高い病気
乳がんという言葉が怖いと感じる方が多いと思います。しかし乳がんは生存率の高い病気であり、早期に発見できれば治る病気でもあります。
他のがんと比較しても、5年生存率が非常に高いことがおわかりいただけるでしょう。
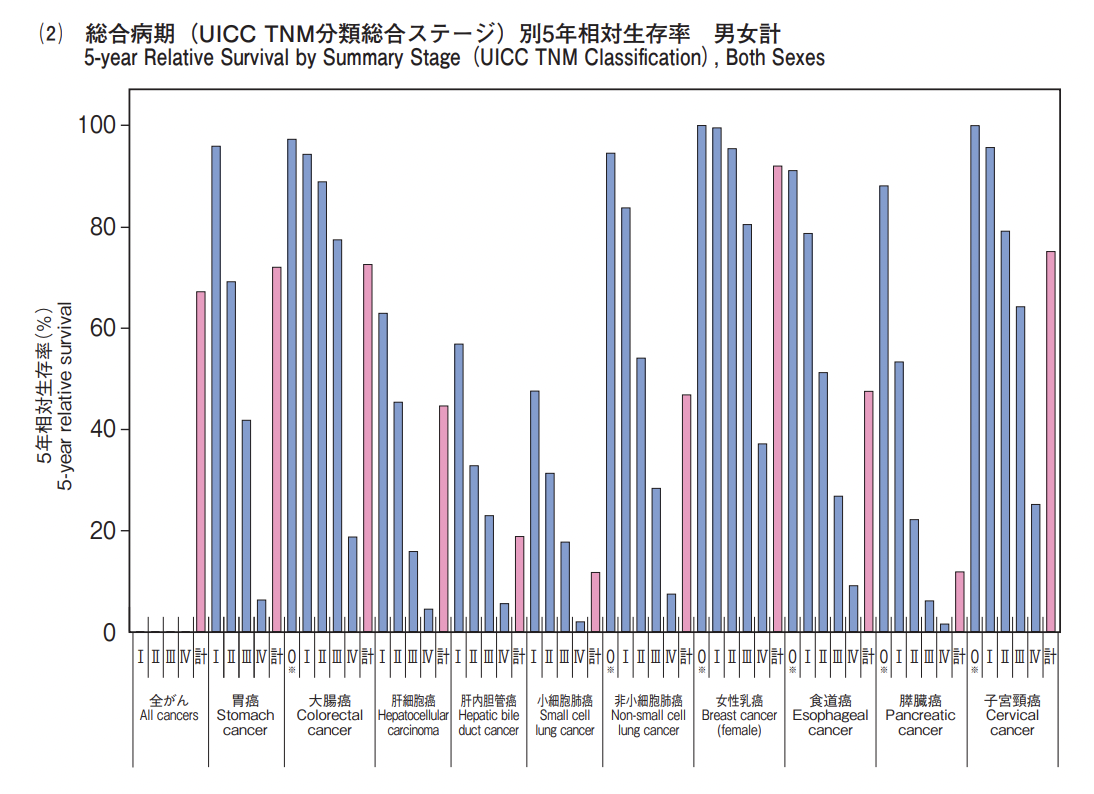
2020年3月、国立がん研究センターが公表したデータによりますと、ステージごとの生存率はこのようになっています。
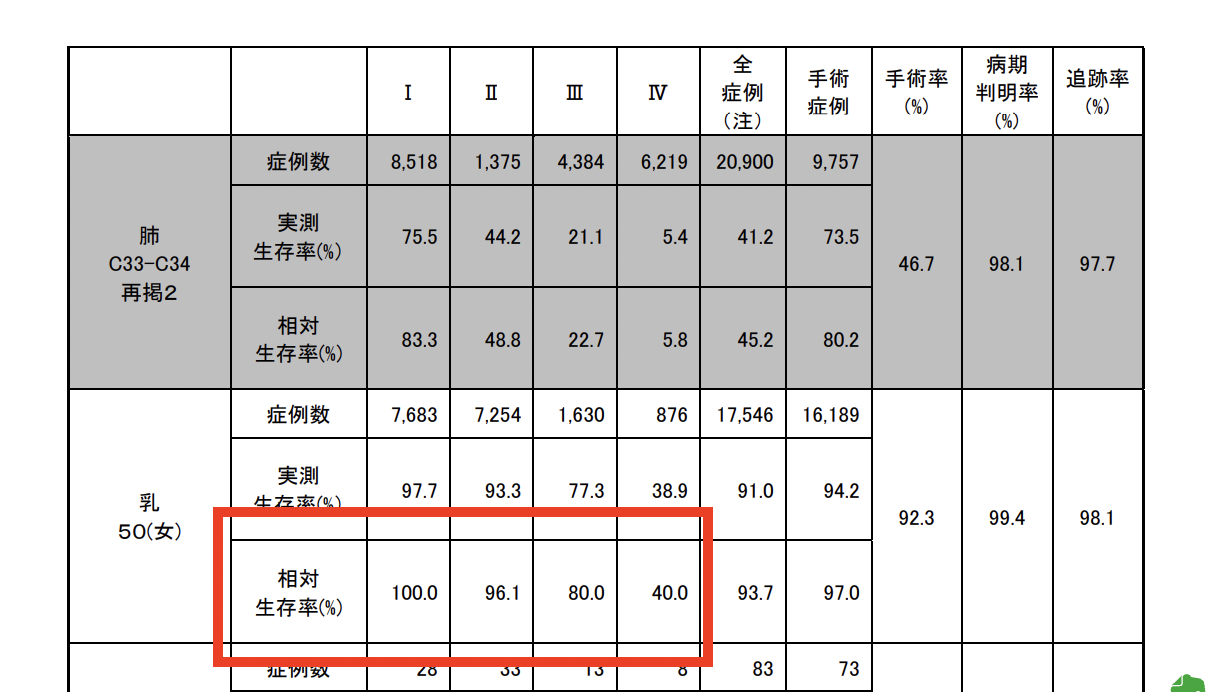
ステージの章でも説明した通り、ステージⅠまでなら5年生存率は100%、治る病気といって差し支えないでしょう。
だからこそ、早期発見が重要なのです。早ければ早いほど、治せる確率が高くなります。
セルフチェックはもちろんのこと、2年に1度、乳がん検診を受けましょう。乳がんのしこりは急激に大きくなるものではないので、検診を受けていれば十分発見できる病気です。
乳がんにかからないよう気をつけたい、5つのリスク
乳がんにかかる可能性のあるリスクとして、5つの要因が指摘されています。
遺伝のリスク
血縁者に乳がんや卵巣がんにかかったことのある人がいる場合、乳がんにかかるリスクが高くなります。
特に、
- 親子
- 姉妹
の関係ですと、そのリスクは2倍以上になるといわれています。
また、血縁者の罹患者数が多いほどそのリスクはさらに高くなることがわかっています。
体質的な遺伝の問題もあるのですが、生活習慣の問題もあります。特に一緒に暮らしている人は食べるものや生活習慣が似ているため、同じ病気にかかりやすいという傾向があるためです。
妊娠や月経のリスク
乳がんは女性ホルモン(エストロゲン)との関わりが深いため、以下の項目に該当する方は注意が必要です。
- 出産経験がない
- 初産が30歳以上
- 出産回数が少ない
- 授乳したことがない、もしくは授乳期間が短い
- 初潮が早かった・閉経が遅かった
つまり、エストロゲンが分泌されている期間が長い人ほど、乳がんのリスクが高くなるということです。
ホルモンバランスは乳がんのリスクに影響を与える重要な要素です。最近では、ピルのオンライン通販で経口避妊薬を手軽に購入できるようになりましたが、医師の診断なしにピルを使用することはリスクを伴います。ピルの使用は乳がんのリスクをわずかに増加させる可能性があり、自己判断での使用は副作用や健康被害を招く恐れがあります。
適切な種類や用量で使用するためにも、ピルの使用を検討する際は必ず専門の医師に相談し、正しい情報と指導を受けることが重要です。ピルオンラインの記事で解説しているので、ご覧ください。
生活習慣のリスク
生活習慣と病気は大きな関連があるとされていますが、それは乳がんも例外ではありません。
- タバコを吸う
- お酒を飲む
- 脂っこい食事が好き
- 運動不足
- 夜型の生活
- 乳製品の過剰摂取
特に、喫煙は「ほぼ確実」、アルコールの摂取も閉経後は「ほぼ確実」とされています。
また、閉経後の女性は運動することで乳がんのリスクを低下させられることが「ほぼ確実」であることがわかっていますので、運動不足は逆に乳がんのリスクを高めます。
肥満のリスク
肥満はあらゆる病気のリスクを高めますが、乳がんも同様だということが研究によって分かっています。
肥満は、閉経後の女性の乳がんのリスクを「確実」に増加させ、また、閉経前であっても、BMI30以上の肥満は「可能性あり」とされています。
運動習慣をつけることが乳がんのリスクを低下させることから、肥満予防のためにも定期的な運動を心がけたいところです。
疾患のリスク
糖尿病は乳がんのリスクを高めることが「ほぼ確実」だということがわかっています。ですので、糖尿病の方は乳がんの検診を定期的に行い、早期発見につとめてください。
また、閉経後のホルモン補充療法は「ほぼ確実」、経口避妊薬は「可能性あり」とされていますが、治療のために使われることもあり、乳がんのリスクが高いからといって使用すべきではないといえるものではありません。使用する期間など、主治医と相談しながら進めていくことが大切です。
乳がんのステージは病状を判断するための分類
乳がんのステージとは、病状を分類するものであり、0〜Ⅳまでの5段階があります。
腫瘍の大きさや広がり具合、転移の有無などによって分類されています。ステージ0〜Ⅰは5年生存率が100%ですので、早く発見するほど治る確率も高い病気だといえるでしょう。
ステージのほかに、がん細胞の状態によって分ける方法をサブタイプといいます。ステージとサブタイプを考慮しながら治療方針を決めます。
乳がんの治療は手術で病巣を取り除くのが基本ですが、ステージが進むほど治療も難しくなっていきます。早期発見・早期治療が肝心です。
今回はステージごとの生存率や治療法などもご紹介しました。乳がんのリスクを高める要因も研究によって分かってきていますので、普段の暮らしの中でも気をつけると同時に、早期発見のために定期的に検診を受けましょう。

 東京メトロ
東京メトロ クリニック前にパーキング
クリニック前にパーキング




